Пиодермия – не одно конкретное состояние, а группа кожных заболеваний людей, при которых развивается гнойное инфекционное поражение кожи. Речь о процессе, вызванном бактериями, основными возбудителями которого являются стафилококки или стрептококки. Микроорганизмы попадают в поверхностные слои эпидермиса, в область волосяных фолликулов, железы, реже в придатки кожи – структуры дермы или подкожной жировой клетчатки. Возникает воспаление, которое проявляется образованием пустулы, корок, болезненных очагов. Медициной пиодермия рассматривается как одна из распространенных форм бактериальной патологии кожи. Она часто встречается у детей, но у взрослых тоже могут быть проявления на фоне дерматозов, снижения барьерной функции кожи. В данной статье разберем вместе с дерматологом Алиной Шуляк этапы развития заболевания, признаки, различные методы лечения.
Причины
В основе патологии лежит сочетание двух факторов: наличие гноеродной микрофлоры и снижение местной защиты. Даже если микрофлора присутствует на поверхности тела постоянно, заболевание возникает не у всех. Чаще для появления пиодермии нужен триггер: микротравма, расчес, мацерация, трение, повышенная влажность, активная работа сальных желез или уже существующее воспалительное заболевание. В ряде случаев проблема развивается как вторичный процесс в результате расчесов при зуде, на фоне экземы, атопического состояния или после повреждающих процедур. Частые причины:
- Нарушение целостности кожи: ссадины, порезы, укусы, расчесы.
- Повышенная потливость, мацерация, трение в складках.
- Недостаточный или чрезмерный уход, повреждающий барьер.
- Себорея, дерматит, акне, зудящие болезни кожи.
- Снижение иммунной защиты, общее истощение, хронические очаги инфекции.
- Эндокринные нарушения, сахарный диабет, метаболические изменения.
- Длительный прием некоторых препаратов, включая иммуносупрессивные средства.
- Работа в условиях загрязнения, перегрева, контакта с раздражителями.
Вызывают пиодермию также стафилококки или стрептококки, реже – синегнойная палочка.
Как инфекция проникает в кожные покровы
Когда защитный барьер ослаблен, бактерии легче проникают в устья волосяных фолликулов, выводные протоки сальных и потовых желез, а иногда в дерму и клетчатку. Именно поэтому одни формы ограничиваются поверхностными элементами, а другие сопровождаются вовлечением глубоких тканей. У одних пациентов процесс остается локальным, у других быстро распространяется по периферии. На лице чаще страдают зоны с активной работой сальных желез, на теле – участки трения и влажности, на волосистой части головы – область фолликулов. У детей значение имеют незрелость барьерных функций, тесный бытовой контакт, у взрослых – фоновые хронические состояния, стресс, дефициты и травматизация кожи. Чем дольше сохраняется воспалительный очаг, тем выше риск, что локальная стафилококковая или стрептококковая инфекция перейдет в затяжной или рецидивирующий процесс.
Симптомы
Проявления заболевания зависят от глубины и локализации очага, но есть ряд признаков, которые встречаются наиболее часто. Заболевание проявляется как единичными гнойничками, так и множественными болезненными очагами с корками, мокнутием, выраженным зудом. Для бактериальных поражений кожи типичны:
- покраснение, локальная отечность, болезненность;
- высыпания в виде папул, пустул;
- появление гнойного содержимого, желтоватых корок;
- зуд, жжение, чувство стянутости;
- болезненность при касании, трении, бритье;
- трещины, мокнутие, эрозии;
- при более тяжелом течении – узлы, инфильтраты, язвы, ухудшение общего самочувствия.
Классификация
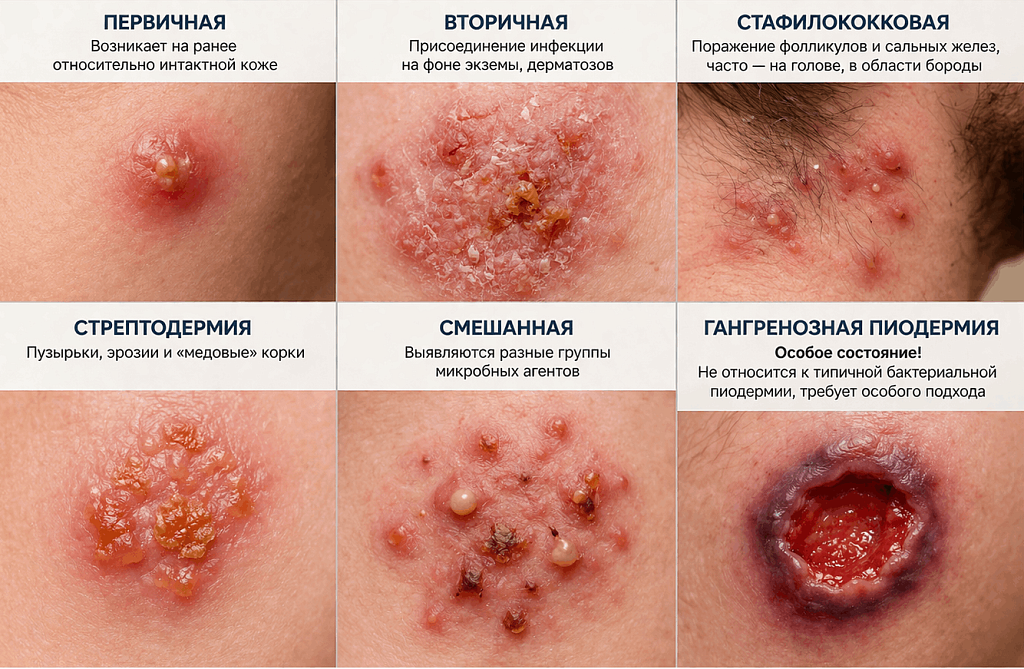
Дерматология выделяет следующие формы пиодермии:
- Первичная: когда заболевание развивается самостоятельно на ранее относительно интактной коже.
- Вторичная: когда бактериальная инфекция присоединяется на фоне экземы, дерматозов.
- Стафилококковая: связана с поражением фолликулов, сальных желез, может затрагивать область головы, бороды.
- Стрептодермия: с пузырьками, эрозиями и корками.
- Смешанная: когда выявляются разные группы микробных агентов.
- Гангренозная пиодермия – особое состояние. Несмотря на схожее название, оно не относится к типичной бактериальной пиодермии.
Как врач-дерматолог подтверждает диагноз
Диагностика начинается с осмотра. Для врача-дерматолога важно оценить комплексно:
- Анамнез: когда появились очаги, были ли рецидивы, чем пациент уже пытался лечить состояние.
- Визуальная оценка элементов, распространенность процесса.
- Бактериологическое исследование отделяемого, посев с определением чувствительности.
- Общий анализ крови, дополнительные лабораторные тесты по показаниям.
- Исключение иных инфекций, дерматитов, вирусов.
- Оценка фоновых факторов: диабет, иммунные нарушения, хронические очаги инфекции.
Не каждое воспаление с корками и гнойничками – пиодермия. Похожие признаки могут давать грибковые поражения, вирусные инфекции, контактный и атопический дерматит, иные заболевания.
Лечение
Медицинская помощь при пиодермии всегда зависит от глубины, площади, длительности и локализации воспаления. Универсальной схемы не существует: то, что подходит при единичных поверхностных элементах, не сработает при глубоких или рецидивирующих формах. Ошибка многих пациентов – пытаться выдавливать элементы, бесконтрольно использовать спиртовые растворы, антибиотики «по совету знакомых» или плотные маскирующие средства. Это может смазать картину, усилить раздражение и сделать процесс более устойчивым. При бактериальных поражениях кожи подход строится на уходе за очагом, наружной терапии, а при необходимости – на системных препаратах и коррекции причины.
- Бережное очищение без травмирующего трения.
- Обработка очагов средствами, назначенными врачом.
- Подбор наружной антибактериальной терапии.
- Системные препараты при распространенных, глубоких или рецидивирующих формах.
- Контроль сопутствующих состояний, которые поддерживают воспаление.
- Временный отказ от агрессивной косметики, скрабов, травмирующих процедур.
- Рекомендации по профилактике.
Какие средства и решения используют на практике
Выбор конкретных средств или препаратов зависит от клинической картины. При поверхностных вариантах врач может ограничиться локальной терапией, направленной на подавление бактериальной флоры и уменьшение воспаления. При более тяжелом течении могут понадобиться системные антибактериальные препараты, а также коррекция фоновых нарушений. Если пиодермия развивается как осложнение экземы, акне, себореи или иного хронического состояния, обязательно лечат и основную проблему. В ряде случаев в схему входят меры по восстановлению барьерной функции, уменьшению зуда, контролю мацерации и воспалительной реакции. Важно понимать: даже если очаг выглядит небольшим, самолечение вызывает хронизацию процесса, а неправильный выбор наружных средств – дополнительное раздражение. Поэтому цель терапии не просто убрать внешние проявления, а остановить бактериальную активность, снизить риск распространения и добиться устойчивого контроля состояния.
Осложнения
Осложнения зависят от глубины воспаления и от того, насколько своевременно была оказана помощь. Поверхностные формы могут пройти без следа, но при неблагоприятном течении возможно распространение очагов, вовлечение фолликулов и более глубоких тканей, болезненность, формирование стойких корок, пятен и рубчиков. При частых рецидивах человек начинает постоянно травмировать кожу, использовать неподходящие средства, и это поддерживает замкнутый круг воспаления. Особенно осторожно нужно относиться к очагам на лице, в области бороды, складок и волосистой части головы.
Признаки осложнений:
- Переход в более глубокий воспалительный процесс.
- Формирование инфильтратов, болезненных узлов, участков мокнутия.
- Поствоспалительные пятна, рубцевание, стойкое изменение рельефа.
- Распространение инфекции на соседние участки.
- Хронизация и частые рецидивы.
- Выраженный дискомфорт, снижение качества жизни.
Профилактика
Меры профилактики особенно важны для пациентов, у которых уже были эпизоды рецидива. Здесь недостаточно только «соблюдать гигиену». Важно поддерживать барьерную функцию, не пересушивать кожу, вовремя лечить фоновые дерматозы, избегать самотравматизации и не использовать без необходимости агрессивные составы. При склонности к воспалению большую роль играет:
- грамотный домашний уход;
- мягкое очищение;
- контроль потливости;
- бережное бритье, депиляция;
- подбор косметики без агрессивных активов.
Если очаги появляются регулярно, стоит проверить общее состояние здоровья, потому что рецидивирующая пиодермия может быть маркером сопутствующих нарушений. Профилактические меры:
- Не расчесывать, не вскрывать воспалительные элементы.
- Не использовать чужие полотенца, бритвы, косметические принадлежности.
- Бережно очищать кожу без жестких скрабов, спиртовых растворов.
- Вовремя купировать акне, себорею, экзему, атопические состояния.
- Обрабатывать микротравмы и следить за гигиеной складок.
- Носить ткани, которые не усиливают трение, перегрев.
- Обращаться к врачу при первых признаках воспаления, а не после распространения процесса.
Почему важна помощь дерматолога
Когда на коже появляются характеризующиеся гнойничковые элементы, корки, болезненные очаги или повторяющиеся высыпания, задача пациента – не угадывать причины, а как можно раньше прийти к врачу. Только медицинский осмотр позволяет понять, о каком заболевании идёт речь. Во время консультации дерматолога в центре дерматологии и косметологии ИННОВАЦИЯ (INNOVATION) пациент получает:
- Внимательный разбор клинической картины.
- Подбор тактики с учетом глубины процесса, локализации, возраста.
- Учёт сопутствующих состояний, риска осложнений.
Такой подход особенно важен, если воспаление рецидивирует, появляется на лице, в зоне волосяных фолликулов, долго не проходит или развивается на фоне других воспалительных болезней кожи.
В клинике ИННОВАЦИЯ (INNOVATION Clinic) лечение строится персонально: с опорой на клиническое мышление врача, современную диагностику и бережное отношение к качеству кожи после купирования процесса. Ориентация на консультацию, диагностику состояния кожи и индивидуальный план лечения соответствует самым высоким стандартам дерматологической помощи.











